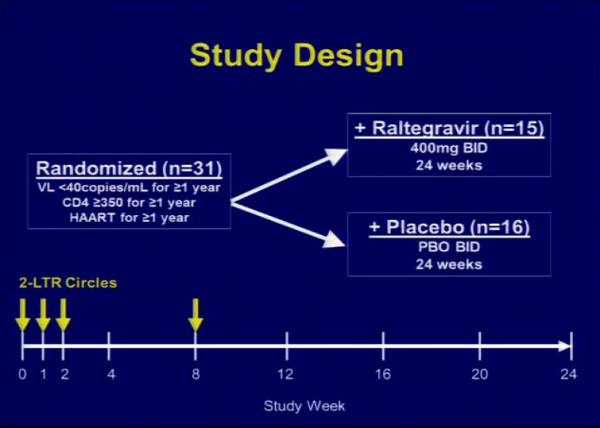
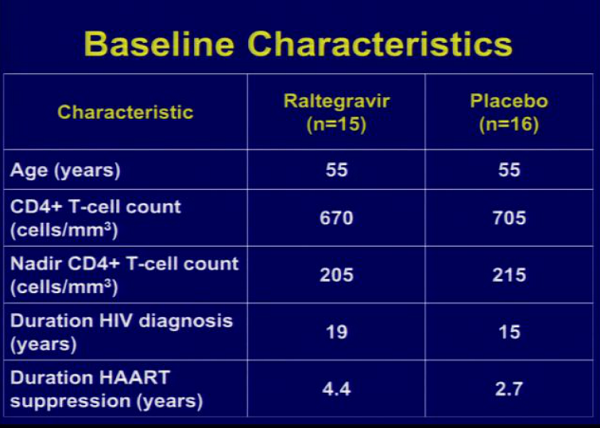
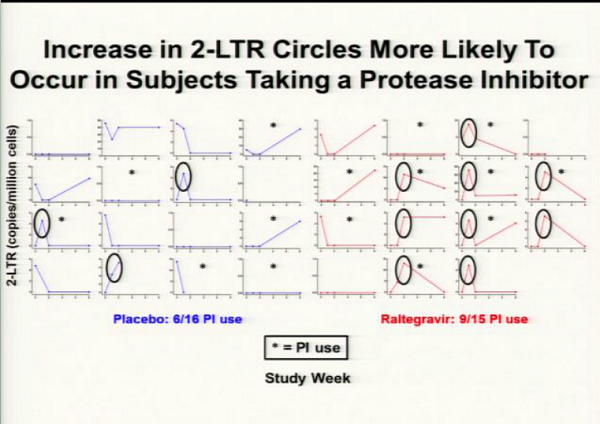
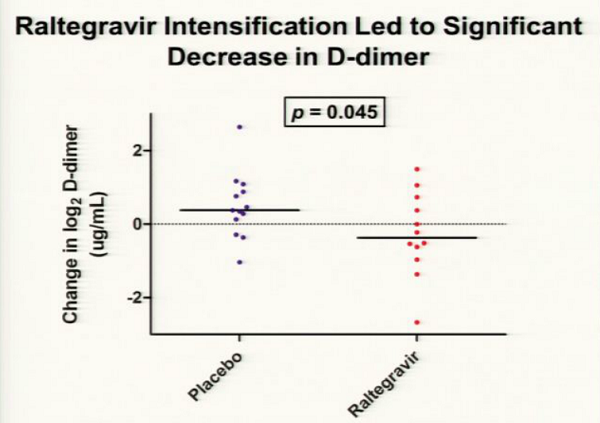
[CROI 2013]Hatano-Deeks_ART, infiammazione, intensificazione
Inviato: domenica 10 marzo 2013, 8:40
Hiroyu Hatano, University of California, San Francisco (che vuol dire: Steven Deeks), lavora sulle intersezioni fra virus/antiretrovirali/infiammazione/prospettive di eradicazione e ha portato due lavori al CROI di cui vorrei parlare qui. Il primo è l’abstract di uno studio non ancora pubblicato sulla ART data agli elite controller per diminuire lo stato infiammatorio; il secondo la presentazione di un trial clinico di intensificazione della ART, fatto per indagare se si abbia un qualche effetto sui reservoir.
Purtroppo, del primo studio il sito del CROI non rende disponibile l’abstract, quindi non posso che tradurre l’articolo di Michael Smith uscito su MedPage Today qualche giorno fa, che ne sintetizza la storia (HIV Drugs Ease Inflammation in 'Controllers').
Prospective ART of asymptomatic HIV+ controllers - #75LB
Mettere i controller dell’HIV – che normalmente non hanno bisogno di terapia – sotto HAART sembra aver ridotto i marker dell’infiammazione cronica, ha raccontato una ricercatrice al CROI.
In un piccolo studio di coorte, la terapia ha causato la diminuzione dei marker di attivazione dei linfociti T sia nel sangue, sia nel tessuto linfatico dell’intestino (GALT), con valori significativi: da P < 0,05 a P = 0,005 a seconda del tipo di test – così hanno raccontato Hiroyu Hatano, MD, University of California, San Francisco e colleghi.
I ricercatori hanno anche scoperto diminuzioni significative nei già bassi livelli di HIV RNA nel plasma.
Non si sono però avuti cambiamenti nei numeri di importanti cellule del sistema immunitario, i linfociti T CD4+, ha raccontato Hatano ai giornalisti durante una conferenza stampa qui al CROI.
Lo studio è stato ispirato – ha detto Hatano – dall’osservazione che, anche se i controller hanno livelli di HIV nel corpo stabilmente bassi e in genere non vengono trattati con i farmaci, mostrano comunque segnali sia di attivazione del sistema immunitario, sia di aumentata aterosclerosi.
I 16 pazienti dello studio avevano livelli mediani di HIV RNA nel plasma di 77 copie/mL, nonostante una durata media dell’infezione di 10 anni. Avevano anche un forte sistema immunitario, con una mediana di 615 CD4/mm3.
Sono stati dati loro3 farmaci per 24 settimane, ha raccontato Hatano – raltegravir (Isentress) e la combinazione in una singola pillola di tenofovir ed emtricitabina (Truvada). I ricercatori hanno misurato l’HIV RNA sia nel plasma, sia associato alle cellule, il DNA provirale sia nel sangue, sia nel GALT, e i marker di attivazione immunitaria.
Dopo 24 settimane di terapia, hanno trovato:
La trasposizione di questa scoperta alla pratica clinica probabilmente sarà limitata, soprattutto perché – per definizione – i controller non hanno bisogno di terapia antiretrovirale, ha commentato Scott Hammer, MD, della Columbia University, New York, il co-presidente del congresso.
In ogni caso, non è chiaro se il trattamento comporterebbe un beneficio clinico, ha detto Hammer a MedPage Today, e “per dimostrare che c’è un beneficio clinico, è necessario un grande studio, che duri molti anni – e abbiamo altri modi per prevenire l’aterosclerosi”.
Hammer ha notato che è ragionevole mettere i controller sotto potenti antiretrovirali nel contesto di un trial clinico, “in cui rischi e benefici sono noti”. Altrimenti, ha detto, l’unica circostanza in cui lui lo farebbe sarebbe quello di una controller in gravidanza. E anche in quel caso, ci sarebbe la preoccupazione che i farmaci possano “disturbare il delicato equilibrio fra sistema immunitario e viremia”.
La maggior parte dei pazienti ha deciso di continuare la terapia, quindi sarà possibile avere un follow up più lungo – ha detto Hatano.
Purtroppo, del primo studio il sito del CROI non rende disponibile l’abstract, quindi non posso che tradurre l’articolo di Michael Smith uscito su MedPage Today qualche giorno fa, che ne sintetizza la storia (HIV Drugs Ease Inflammation in 'Controllers').
Prospective ART of asymptomatic HIV+ controllers - #75LB
Mettere i controller dell’HIV – che normalmente non hanno bisogno di terapia – sotto HAART sembra aver ridotto i marker dell’infiammazione cronica, ha raccontato una ricercatrice al CROI.
In un piccolo studio di coorte, la terapia ha causato la diminuzione dei marker di attivazione dei linfociti T sia nel sangue, sia nel tessuto linfatico dell’intestino (GALT), con valori significativi: da P < 0,05 a P = 0,005 a seconda del tipo di test – così hanno raccontato Hiroyu Hatano, MD, University of California, San Francisco e colleghi.
I ricercatori hanno anche scoperto diminuzioni significative nei già bassi livelli di HIV RNA nel plasma.
Non si sono però avuti cambiamenti nei numeri di importanti cellule del sistema immunitario, i linfociti T CD4+, ha raccontato Hatano ai giornalisti durante una conferenza stampa qui al CROI.
Lo studio è stato ispirato – ha detto Hatano – dall’osservazione che, anche se i controller hanno livelli di HIV nel corpo stabilmente bassi e in genere non vengono trattati con i farmaci, mostrano comunque segnali sia di attivazione del sistema immunitario, sia di aumentata aterosclerosi.
I 16 pazienti dello studio avevano livelli mediani di HIV RNA nel plasma di 77 copie/mL, nonostante una durata media dell’infezione di 10 anni. Avevano anche un forte sistema immunitario, con una mediana di 615 CD4/mm3.
Sono stati dati loro3 farmaci per 24 settimane, ha raccontato Hatano – raltegravir (Isentress) e la combinazione in una singola pillola di tenofovir ed emtricitabina (Truvada). I ricercatori hanno misurato l’HIV RNA sia nel plasma, sia associato alle cellule, il DNA provirale sia nel sangue, sia nel GALT, e i marker di attivazione immunitaria.
Dopo 24 settimane di terapia, hanno trovato:
- • nonostante i bassi livelli iniziali, una diminuzione significativa dell’HIV RNA nel plasma (P < 0,001);
• una tendenza alla diminuzione dell’RNA associato alle cellule e del DNA provirale nel GALT;
• nessun cambiamento nel numero dei CD4.
La trasposizione di questa scoperta alla pratica clinica probabilmente sarà limitata, soprattutto perché – per definizione – i controller non hanno bisogno di terapia antiretrovirale, ha commentato Scott Hammer, MD, della Columbia University, New York, il co-presidente del congresso.
In ogni caso, non è chiaro se il trattamento comporterebbe un beneficio clinico, ha detto Hammer a MedPage Today, e “per dimostrare che c’è un beneficio clinico, è necessario un grande studio, che duri molti anni – e abbiamo altri modi per prevenire l’aterosclerosi”.
Hammer ha notato che è ragionevole mettere i controller sotto potenti antiretrovirali nel contesto di un trial clinico, “in cui rischi e benefici sono noti”. Altrimenti, ha detto, l’unica circostanza in cui lui lo farebbe sarebbe quello di una controller in gravidanza. E anche in quel caso, ci sarebbe la preoccupazione che i farmaci possano “disturbare il delicato equilibrio fra sistema immunitario e viremia”.
La maggior parte dei pazienti ha deciso di continuare la terapia, quindi sarà possibile avere un follow up più lungo – ha detto Hatano.